Suivre l’inflammation neurologique dans les yeux
En imageant le fond des yeux de patients atteints de sclérose en plaque, des chercheurs de l’Institut de la Vision ont réussi à suivre in vivo l’activité de cellules immunitaires lors d’épisodes neuroinflammatoires. Ces résultats, publiés décembre dernier dans Brain Communications, sont un premier pas vers la compréhension des mécanismes inflammatoires des maladies neurodégénératives afin d’améliorer les diagnostics cliniques et la prise en charge des patients.
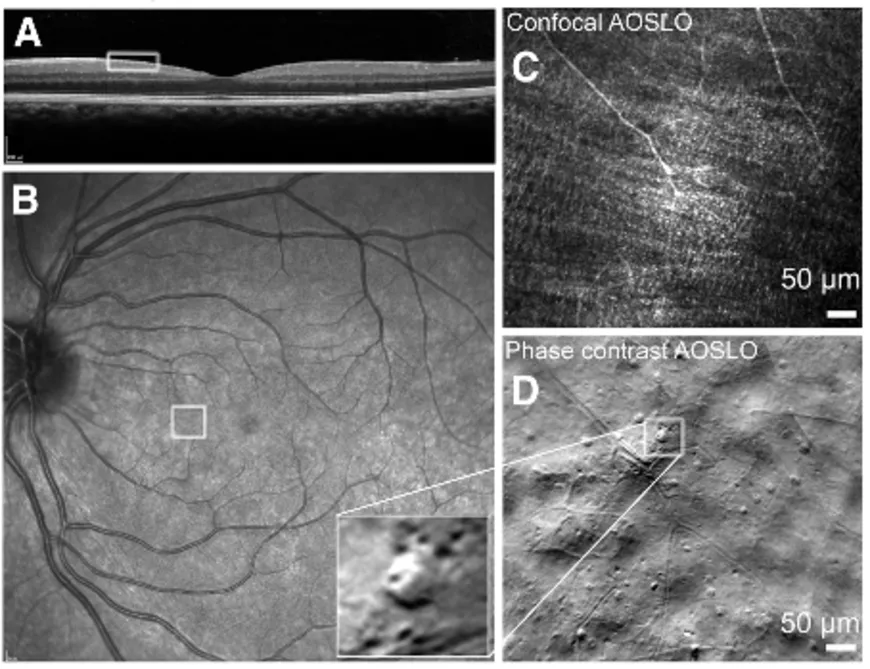
On dit souvent que les yeux sont le miroir de l’âme. À l’Institut de la Vision, nous disons plutôt que les yeux sont le miroir du système nerveux central. Comme le nerf optique et la rétine en font partie, cela fait des yeux des extensions du cerveau plus que de simples périphériques. Cette particularité donne accès, de façon non invasive, aux mécanismes cellulaires impliqués dans l’inflammation et la régénération du système nerveux pour mieux comprendre les maladies neurodégénératives. C’est en empruntant ce chemin de traverse qu’Elena Gofas-Salas, chargée de recherche INSERM dans l’équipe de Kate Grieve à l’Institut de la Vision, en collaboration avec l’hôpital de la Pitié-Salpêtrière et l’Hôpital National des 15-20, a montré qu’en modifiant le dispositif AOSLO – technique d’imagerie à optique adaptative - il est possible de suivre l’apparition et l’évolution de cellules immunitaires au sein de la couche des cellules ganglionnaires – cellules rétiniennes dont l’un des prolongements, i.e. les axones, forme le nerf optique – de patients atteints de sclérose en plaque (SEP). Dans ces premiers résultats, la chercheuse met en avant une corrélation certaine entre la présence de cellules immunitaires et l’apparition de la névrite optique - inflammation du nerf optique - qui est un des symptômes les plus fréquents de la SEP. Elle relève une forte augmentation du nombre de cellules infiltrées (qui n’appartiennent normalement pas à l’écosystème de la rétine) lors des épisodes de névrite optique et, dans certains cas, observe une hausse du nombre de ces cellules avant les premiers symptômes cliniques.
Sonder l’invisible
Pour imager des objets aussi petits que des cellules immunitaires, la jeune chercheuse utilise un dispositif d’imagerie employé par son équipe pour sonder la rétine : l’ophtalmoscope laser à balayage et à optique adaptive (ou AOSLO en anglais). Un faisceau laser est envoyé dans l’œil jusqu’à la rétine. Il se réfléchit sur les différentes couches de la rétine avant de ressortir de l’œil. L’enregistrement de la fluctuation de l’intensité lumineuse permet d’acquérir les informations relatives à la rétine pour reconstruire l’image. L’acquisition est couplée à un système d’« optique adaptative » qui corrige la dégradation de l’image due au passage du faisceau par la cornée et autres couches antérieures de l’œil. « Grâce à cette correction, on peut voir au niveau cellulaire : aussi petit que deux microns [millième de millimètre]. Sachant que beaucoup de cellules inflammatoires sont entre cinq et dix microns. » indique Elena. En scannant une partie de la rétine en surface et en profondeur, les chercheurs obtiennent ainsi en temps réel une image 3D de très haute résolution de la rétine et des cellules qui la composent.
Cependant, les cellules immunitaires sont quasiment transparentes ce qui les rend difficilement détectables optiquement. Un ajustement du dispositif d’imagerie a donc été requis pour être sensible à la lumière défléchie par les cellules. « À la place de regarder comment la lumière est réfléchie ou absorbée, on regarde comment elle est déviée » explique Elena « En fonction de comment elle est déviée, les détecteurs [rajoutés sur l’AOSLO] reçoivent plus ou moins de lumière. » Cette partie de la lumière dite « hors axe », qui n’est habituellement pas utilisée lors des mesures, pourrait ainsi révéler la présence de cellules immunitaires au sein de la couche des cellules ganglionnaires.
« Après avoir mis au point la technique, on s’est dit qu’il serait intéressant d’appliquer cette détection sur des patients qui ont potentiellement de l'inflammation et donc une activation du système immunitaire » continue la jeune chercheuse.
Une nouvelle technique d’imagerie testée auprès des patients
Pour mener leur étude, Elena et son équipe ont collaboré avec l’hôpital de la Pitié- Salpêtrière, l’Institut du Cerveau et le Centre d’Investigation Clinique (CIC) des neurosciences (dirigé par le Pr Céline Louapre, neurologue), qui suit des cohortes de patients atteints de SEP, ainsi qu’avec le CIC de l’Hôpital National des 15-20 dont la plateforme d’imagerie investiguait les altérations vasculaires engendrées par cette maladie (plateforme pilotée par le Pr Michel Paques, praticien hospitalier et chercheur à l’Institut de la Vision).
La SEP est une maladie auto-immune qui touche le cerveau et la moelle épinière. Première cause de handicap sévère non traumatique chez les jeunes adultes [1], elle est le résultat du dysfonctionnement du système immunitaire qui, pour des raisons inconnues, au lieu de protéger des agressions extérieures (virus et bactéries), attaque les cellules nerveuses provoquant des problèmes moteurs, cognitif ou encore visuels. Les cellules immunitaires dégradent la myéline qui est une membrane biologique qui entoure les axones par lesquels les neurones communiquent. La dégradation de la gaine de myéline des axones, qui forment le nerf optique, provoque une inflammation importante qui entraine une baisse soudaine et douloureuse d’acuité visuelle. Cette inflammation du nerf optique, appelée névrite optique, est une candidate idéale pour observer une possible activité immunitaire au sein de la rétine.
« C’est grâce aux professeurs Michel Paques et Céline Louapre que l’on a pu avoir accès aux cohortes de patients. Ils ont fait le lien entre nous, les ingénieurs-chercheurs, et la recherche clinique en nous mettant en contact avec les cliniciens pour que notre imagerie soit incluse dans le protocole des cohortes » indique Elena.
L’introduction de l’imagerie AOSLO dans le suivi en recherche de patients atteint de SEP a permis à Elena et son équipe d’accéder à 51 patients atteints de SEP et suivis à l’hôpital de la Pitié Salpêtrière.
Ce que révèle l’imagerie AOSLO
Par cette étude, les chercheurs souhaitent montrer qu’il est possible d’observer la dynamique de cellules immunitaires avec le système AOSLO pendant et après une névrite optique.
« On ne s’attendait pas forcément à voir une infiltration cellulaire. Mais on a vu plein de type de cellules qui ont l’air inflammatoires dans les couches des cellules ganglionnaires » confirme Elena.
Les cellules observées sont présentes près des vaisseaux sanguins de la rétine et se retrouvent principalement dans les couches internes de la rétine loin des photorécepteurs. Elles se déplacent lentement avec une vitesse estimée de 3,2 +/- 1 micromètre/h et semblent rentrer et sortir des vaisseaux sanguins. Ces mouvements suggèrent des migrations et des infiltrations similaires aux mécanismes des réponses immunitaires lors d’inflammations locales de la rétine.
En plus de confirmer la présence de cellules immunitaires, les chercheurs ont réussi à montrer un lien entre la concentration des cellules et l’apparition d’une névrite optique. « Il y a beaucoup plus de cellules infiltrées pendant et après une névrite optique. On l’a particulièrement constaté chez un patient, qui a fait une névrite au cours de l'observation. On a noté une hausse marquée du nombre de cellules avant même les signes cliniques »révèle la chercheuse.
Cependant, aucun lien n’a été trouvé entre la concentration des cellules et l’avancée de la détérioration du nerf optique. Ce constat amène à la question de l’identification et du rôle des cellules immunitaires observées : quelles sont ces cellules ? Sont-elles là pour endommager ou régénérer le nerf optique ?
Les premières analyses morphologiques des cellules montrent une concordance avec les précédentes études histologiques du tissus nerveux rétinien associées à la SEP. Elles suggèrent que certaines cellules infiltrées observées seraient des cellules microgliales et des lymphocytes. Par ailleurs, d’autres cellules présentent des morphologies proches des macrophages et des monocytes.
Malgré les analyses et la comparaison avec les rétines d’individus sans SEP, il reste difficile de distinguer les cellules déjà présentes dans la rétine des cellules qui apparaissent avant et pendant une phase inflammatoire.
Une première avancée qui soulève des questions
Bien qu’il existe déjà des systèmes expérimentaux in vivo pour suivre les réactions immunitaires du système nerveux central, ils ne sont pas assez précis pour détecter tous les biomarqueurs des réactions inflammatoires qui aiguilleraient les diagnostics cliniques. En appliquant leur technique d’imagerie non invasive, Elena Gofas et son équipe ont réussi pour la première fois à observer et à suivre in vivo la dynamique des cellules immunitaires infiltrées dans la rétine humaine lors d’une inflammation. Ces biomarqueurs demandent cependant à être identifiés précisément pour déterminer les mécanismes immunitaires activés lors de l’inflammation du nerf optique.
« C’est frappant d’observer des cellules inflammatoires dans un tissu rétinien qui, lui, ne contient pas de myéline, puisqu’il est situé en amont du nerf optique. Cela interroge sur le rôle plus large de l’inflammation de la SEP : au-delà de l’attaque de la myéline, comment contribue-t-elle aux lésions neuronales rétiniennes ? » questionne Elena.
Une chose est certaine : grâce à l’introduction d’une telle imagerie de pointe dans les protocoles de cohortes, de nombreuses autres maladies neurodégénératives pourraient être investiguées.
Ces résultats, qui sont un premier pas vers une meilleure compréhension des mécanismes inflammatoires neurologiques, sont le résultat d’une collaboration entre la recherche clinique et les chercheurs de l’Institut de la Vision. Ces travaux soulignent l’expertise de l’Institut de la Vision dans le développement de technologies de pointe ainsi que son rapport privilégié avec la recherche clinique.
Article scientifique : Gofas-Salas, E., Mossad, M., Beigneux, Y., Norberg, N., Castro Farias, D., Vignal, C., ... & Grieve, K. (2026). In vivo characterization of a retinal cellular biomarker of inflammation in multiple sclerosis. Brain Communications, 8(1), fcaf471.
